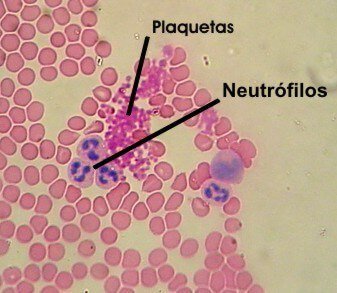
Las paredes de los vasos de la sangre constituyen la primera barrera para detener cualquier hemorragia. Si se lesiona un conducto, éste se contrae para que el líquido fluya de manera más lenta y pueda iniciarse el proceso de coagulación; simultáneamente, la acumulación de fluido fuera de los vasos (hematoma) ejerce presión externa y ayuda a evitar más sangrado. Asimismo, una serie de reacciones activan la labor de ciertos elementos encargados de sellar la herida: las plaquetas.
La función de estas fracciones celulares, también llamadas trombocitos, consiste en mantener la hemostasia del sistema circulatorio, es decir, el conjunto de mecanismos con que el organismo detiene la hemorragia de los vasos lesionados.
“La actividad de las plaquetas es asistida por la liberación de algunas sustancias que les sirven como ‘pegamento’ y les permiten adherirse entre sí para cerrar la herida, además de que favorecen la contracción de los vasos sanguíneos. Sin embargo, estos procesos pueden verse afectados cuando la cifra de trombocitos disminuye, lo que en circunstancias graves puede dar lugar a hemorragias espontáneas”, refiere el Dr. Víctor Salinas Rojas, egresado de la Facultad de Medicina de la Universidad Autónoma de San Luis Potosí (norte-centro de la República Mexicana) y especializado en Hematología por el Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán (INCMNSZ, en el Distrito Federal) de la Secretaría de Salud.
Cabe destacar que la cifra normal de plaquetas es 150 a 400 mil por mililitro de sangre; no obstante, diversos padecimientos pueden ocasionar disminución de plaquetas.
De acuerdo con el entrevistado, la lista de estos trastornos es muy amplia, pero es posible agruparlos en tres grandes rubros:
Producción. Disminución en la generación de trombocitos a causa de aplasia pura de megacariocitos (lesiones en el tejido hemático, que es el encargado de la formación de plaquetas), leucemia (aumento incontrolado de glóbulos blancos o leucocitos) y cáncer que se extienda a la médula ósea.
Distribución. Incluye padecimientos que motivan redistribución en las plaquetas circulantes, como hiperesplenismo, en el cual el bazo (localizado en la parte superior izquierda del abdomen) agrandado retiene a dichas células sanguíneas y las destruye.
Destrucción. Está constituido por enfermedades que provocan eliminación o consumo acelerado de trombocitos, entre las que se encuentran las de tipo autoinmune (cuando las defensas del organismo destruyen células sanas, como sucede en el lupus eritematoso sistémico, artritis reumatoide y púrpura trombocitopénica), así como por infecciones por virus, bacterias y protozoarios.
Debido a ello, cuando se detecta disminución en las plaquetas es preciso investigar a cuál de estos rubros pertenece la alteración, pues como se ha indicado, los trastornos pueden afectar la producción y distribución, u ocasionar la destrucción de estas células sanguíneas.
Es importante tener presente que las personas con plaquetopenia tienen hemorragias que habitualmente se localizan a nivel de piel y mucosas superficiales. “Si bien los sangrados en otros sitios son menos frecuentes, llegan a ocurrir en tubo digestivo, vías urinarias y sistema nervioso central; esta última variante se presenta en 1 a 2% de los pacientes que padecen púrpura trombocitopénica autoinmune (enfermedad hemorrágica caracterizada por la destrucción prematura de plaquetas)”, advierte el hematólogo.
Puede hablarse de plaquetopenia cuando la cantidad de trombocitos por mililitro de sangre es menor a 150 mil. La gravedad es variable, ya que hay ocasiones donde se observan cifras tan bajas como 1,000 plaquetas por mililitro de sangre. Cuando en los resultados de una biometría hemática se reporta dicha alteración “siempre hay que asegurarse de que la cifra corresponda a lo que realmente presenta el enfermo, lo cual puede lograrse mediante un estudio llamado revisión del frotis de sangre periférica, que consiste en extender una gota del fluido en un portaobjetos y observar a través del microscopio”, advierte el Dr. Salinas Rojas.
Manejo del paciente
Respecto al tratamiento de plaquetopenia, el especialista recomienda, en primer lugar, efectuar evaluación general al enfermo y recoger historia clínica detallada. También será necesario realizar diversos estudios, los cuales incluyen química sanguínea, determinación del funcionamiento del hígado, niveles de calcio, fósforo y eritrocitos séricos, así como medición de los tiempos de coagulación.
“El tratamiento siempre irá encaminado a aliviar la causa; por ejemplo, si el trastorno se presentara como la primera manifestación de un paciente infectado con VIH, entonces, la terapéutica tendría que ser mixta e incluir medicamentos tanto para el virus como para atender la falta de plaquetas”, acota el hematólogo, y agrega que es importante resaltar que una cifra baja de trombocitos habitualmente no requiere de transfusión, pues este método es considerado medida extrema que sólo se justifica para salvar la vida.
En cuanto a la prescripción de medicamentos, señala que dependerá de la enfermedad de origen. Así, cuando el problema es por destrucción de las células sanguíneas a causa de infección muy grave, el tratamiento a elegir debe curar esta afección sin necesidad de intervenir directamente en las plaquetas; en cambio, si se asocia a trastorno autoinmune, se indicarán medicamentos inmunosupresores.
siendo siempre los esteroides (prednisona) la primera elección.
Es importante considerar que la plaquetopenia puede generar diversas complicaciones que se relacionan con el sitio donde se producen las hemorragias, y que en particular, si tienen lugar en las vías aéreas, el paciente puede tener problemas para respirar.
En casos graves suelen ocurrir sangrados a nivel de la retina, lo que puede conllevar a disminución en la agudeza visual. Por su parte, cuando se manifiesta a través de las vías urinarias es probable que se presente hematuria (presencia de sangre en la orina) y, si afecta al sistema nervioso central (cerebro y médula espinal), el paciente tiende a cursar con dolor de cabeza y disminución en el estado de alerta que puede profundizarse hasta ocasionar estado de coma e, incluso, progresar hasta la muerte.
Por lo anterior, cuando alguien sufre hemorragias que no ceden es fundamental que acuda a evaluación médica urgente, a fin de que se descarten enfermedades que pudieran afectar el funcionamiento de las plaquetas, o bien, sean detectadas y prescriba tratamiento oportuno.